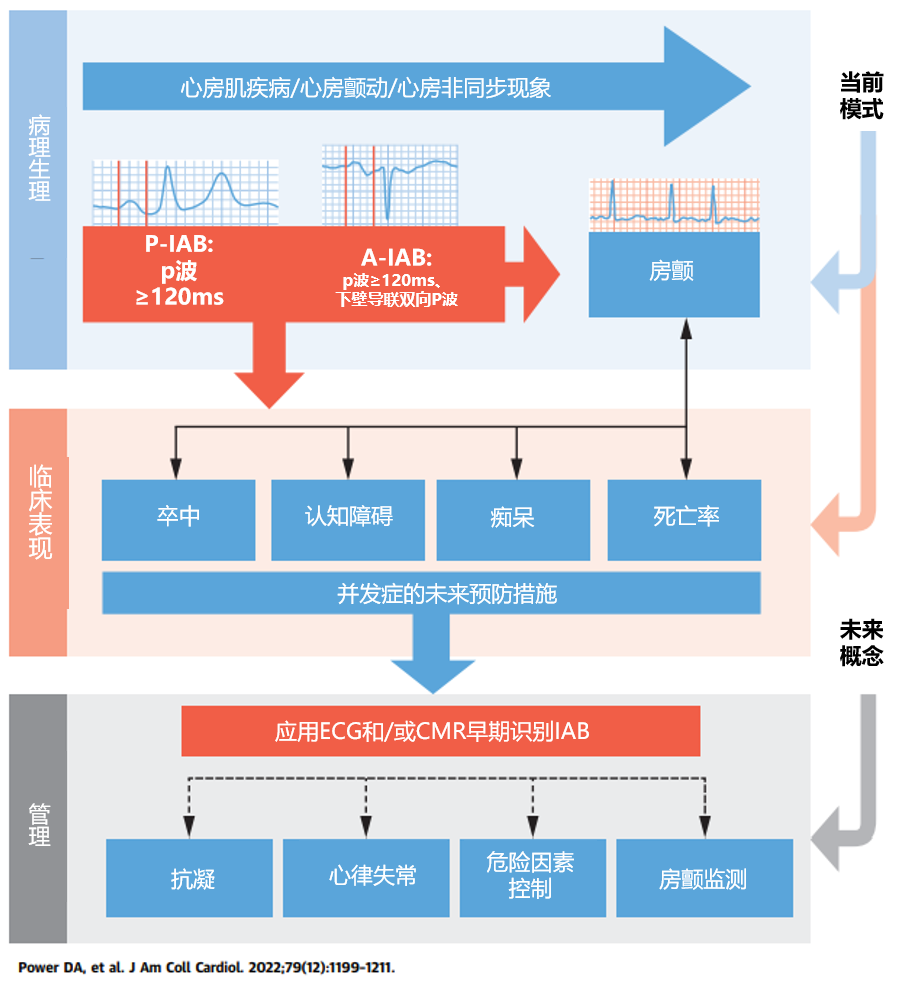
应于Bachmann束区域的传导减弱。虽然最初认为是良性的,但IAB的特定亚群与房性心律失常、血栓栓塞性卒卒中险升高、认知障碍和死亡率有关。随着IAB和卒中之间的病理生理学关系得到加强,研究现已转向早期检测、心房成像、心血管危险因素修正、抗心律失常药物治疗和口服抗凝剂预防卒中的潜在益处。近期,JACC杂志发表了一篇综述,详细介绍了IAB诊断、临床表现、管理等相关内容。一起来看看吧。
IAB诊断
心房传导延迟P波持续时间>120毫秒,称为房间阻滞。就宏观解剖结构而言,传导延迟可能是由于Bachmann束(BB)、冠状静脉窦附近心房下部肌束、卵圆窝处的穿间隔纤维或右肺静脉附近的改变所致。其中,Bachmann束是窦房结与心房之间的主要传导途径。
与房室传导阻滞一样,IAB也被划分为不同程度的阻滞(见下图)。
重要的是,由于P波较小,而且在表面心电图上很难发现异常,因此IAB可能经常被忽视。
表1示:
①P-IAB,又称为一度IAB,心电图表现为P波持续时间≥120ms。
②A-IAB,三度IAB,心电图表现为P波持续时间≥120ms且下壁导联(II、III和aVF)有双相P波。
③IAB,又称二度IAB,描述的是P-IAB或A-IAB的中间阶段。
在A-IAB中,BB中窦性冲动被完全阻断,左心房从靠近房室结和冠状动脉的区域逆行去极化,所以产生双向P波。有一些A-IAB并不典型,但在aVF导联中总会出现逆向P波。
既往的动物模型已经证明,通过切断或用冰块冷冻损伤BB后,P波会延长。此外,当心房从左心房而非窦房结起搏时,BB对P波的持续时间、极性或构架没有明显的影响。完全的房间分离,即左、右心房表现出独立的电活动,可以在超声心动图上看到,但在没有事先用导管或手术消融的情况下很少观察到(图1)
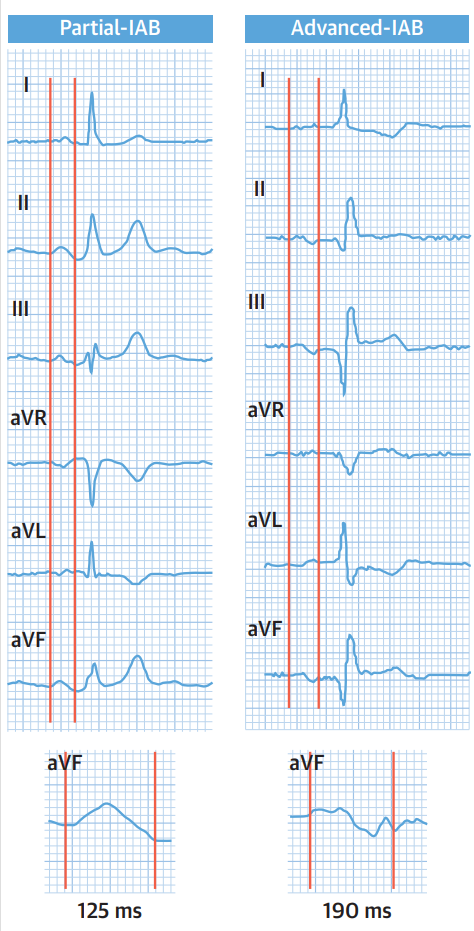
图1示:P-IAB及A-AIP心电图表现:
P-IAB,心电图表现为P波持续时间≥120ms。A-IAB心电图表现为P波持续时间≥120ms且下壁导联(II、III和aVF)有双相P波。
除了年龄增长外,许多其他风险因素也与IAB有关,冠状动脉疾病和高血压是发展为IAB的主要危险因素。潜在的机制包括减少对BB和两个心房单位的血液供应。BB动脉是心房动脉的一个分支,最常见的是起源于右冠状动脉的近端(图2)。
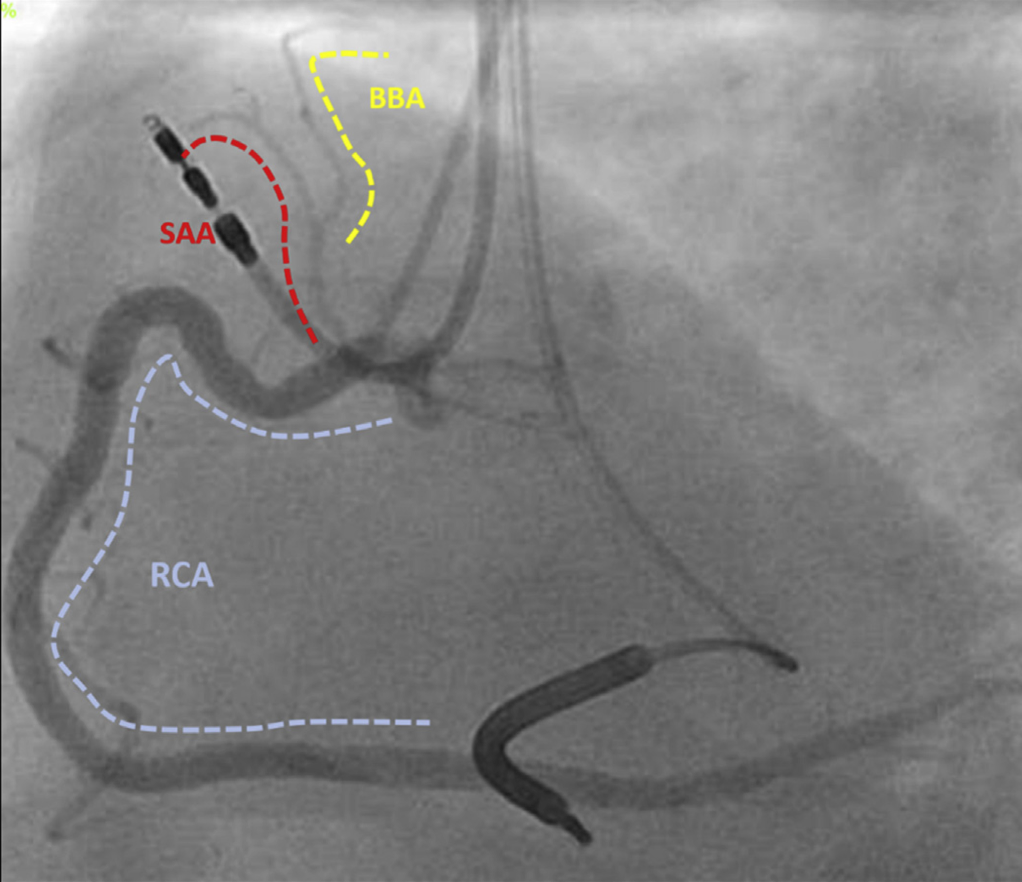
图2:一般认为BB动脉(黄色)起源于心房动脉(红色)的分叉处,它又起源于右冠状动脉(RCA)(蓝色)。植入式心律转复除颤器也在其中。
IAB和房颤
IAB(尤其是A-IAB)与随后发生的室上性心律失常(如房颤)之间的联系被称为 "Bayés综合症"。这种关联已经通过多种相互作用的因素得到了解释:
①IAB(尤其是A-IAB)与FAC、LAE具有类似的房颤发展风险因素。
②A-IAB为折返创造了一个理想的环境,既可直接抑制通过BB的正常心房传导,又可减少心房组织波长,导致不应期延长。
③A-IAB与心房早搏的发生率增加有关。A-IAB已被确定为房颤的预测因素。在接受心脏再同步化治疗的无房颤的心力衰竭患者中,发现A-IAB对房颤有预测作用。
IAB与认知障碍和痴呆
房颤和认知障碍、痴呆之间存在密切关系。在一个百岁老人队列中,随着P波从P-IAB发展到A-IAB和房颤,痴呆症的发病率逐渐升高(从40%到90%)。
BAYES登记处研究了>70岁的慢性心脏病患者,在>2年的随访期间,P-IAB、A-IAB和认知障碍之间的关联。在P-IAB和A-IAB的队列中,都发现了与认知障碍的独立关联。反映心房内传导疾病的异常P波指数也与痴呆风险的增加有关。
IAB与死亡率
过去十年中,已充分研究了P波持续时间与死亡率之间的关系解。2011年,Magnani等人55在NHANES(国家健康和营养调查)队列中,描述了P波持续时间与心血管疾病的死亡率有关。P波持续时间为154ms与全因死亡率增加3倍有关。因此,即使在P-IAB中,并发症的风险也会随着P波持续时间的延长而大大增加。ARIC研究的调查人员还发现,P波延长与心源性猝死有关,独立于与房颤等其他心血管风险因素的存在无关。
IAB的管理和未来方向
改善心室重构
许多研究表明,许多改善射血分数降低的心力衰竭死亡率的医疗疗法也可能改善左心房疾病。
例如,ACEI已被证明可促进房颤患者的电复律,也可减少电复律后的信号平均P波时间。在动物研究中,血管紧张素II受体阻断剂也被证明可以抑制快速心房起搏时有效折返期的缩短。缬沙坦同样被发现能更有效地防止电复律后房颤的复发,同时更大程度地减少P波弥散。同样,β-受体阻滞剂除了降低肾上腺素能张力外,还可能降低LA重塑的速度。有必要进行更大规模的研究,以确定患有IAB但没有心力衰竭的患者是否能从典型的指南指导的医疗疗法中获益。
持续气道正压
鉴于持续气道正压(CPAP)的治疗意义,房颤研究已经清楚地表明了筛查OSA的重要性。在接受CPAP治疗严重OSA的患者中,对P波信号平均持续时间的延长进行了研究。经过4到6周的CPAP,患者的P波持续时间显著减少(从132到126毫秒;P<0.001),信号平均P波持续时间恢复正常(与对照组相同)。
目前的OSA疗法有可能降低IAB患者房颤的发生率或复发率,这一知识强调了界定房颤的重要性。强调了确定这些患者的风险因素的重要性,并在适当的情况下启动早期CPAP疗法。这一假设与报告显示CPAP疗法可降低OSA患者肺静脉隔离术后的房颤复发率是一致的。
心脏再同步化治疗
通过心脏再同步化治疗严重的心力衰竭也可造成P波持续时间缩短、A-IAB的发生率减少,进一步支持IAB相关的心房不良重塑可能被逆转的观点。然而,这些数据并不支持将心脏再同步化治疗作为IAB治疗的主要目的。
抗心律失常药物治疗
IAB的一个建议治疗策略是早期启动抗心律失常药物治疗,以降低随后的室上性心律失常(即房颤和房颤)的发生率。
迄今为止,只有一项小型前瞻性研究检验了早期抗心律失常药物对房颤风险的影响。研究人员以非随机方法招募了32名连续的A-IAB患者,其中一半接受了医生选择的预防性抗心律失常药物治疗。在平均10个月的随访中,94%未接受抗心律失常药物治疗的IAB患者出现新发现房颤的主要终点,而接受抗心律失常预防治疗的患者出现房颤的发生率为25%。这些结果,尽管产生了有利于IAB抗心律失常治疗的潜在效果以减少房颤事件的假设,但研究本身有较大的局限性。鉴于缺乏随机证据和许多抗心律失常药物存在潜在毒性,目前不常规推荐预防性治疗,需要进一步的研究来证明其获益。
口服抗凝药
IAB与左心房电传导迟缓、收缩力减低所致的相对血液淤滞有关,临床上可能导致栓塞性卒中。在这种LA疾病与卒卒中险增加相关的框架下,抗凝策略可能有利于降低与卒中相关的发病率和死亡率。
抗凝可能对A-IAB患者带来获益,主要原因有二:
首先,IAB与房颤发生率的增加密切相关;因此,前期的口服抗凝(OAC)策略可能降低与房颤直接相关的栓塞性卒中的风险。
其次,IAB也可能导致与房颤无关的血栓形成机制相关的卒中。一部分IAB患者(特别是A-IAB患者)可能会从抗凝治疗中获益。
对于血栓栓塞高危房颤未知患者,OAC治疗的益处一直是一个争论不休的话题。TRENDS和ASSERT之前已经证明,快速阵发性房颤与发生栓塞性卒中之间缺乏明确的时间关系。根据这一概念,在某些情况下,房颤可以被认为是一个危险因素,而不是血栓栓塞的原因。即使没有检测到房颤,也能从OAC中获益这一理念需要进一步验证。患有ESUS(未确定来源的栓塞性卒中)并伴有IAB的患者应该接受长时间的心电图监测心房。
IAB与LA电机械紊乱有关。A-IAB是房速性心律失常的独立预测因素(如房颤、窦性心律的栓塞性卒中、认知障碍、痴呆和死亡)。IAB对临床预后有意义,应更好地定义其与房颤的关系,同时更好的实现AB的临床管理。
来源:
Cardiovascular Complications of Interatrial Conduction Block. J Am Coll Cardiol 2022;79:1199–1211.
作者:刘新梦 首都医科大学附属北京安贞医院
推荐阅读
中国房颤日 | 房颤和认知障碍/痴呆
中国房颤日 | 强化降压对心房颤动患者心血管和认知结局的影响:SPRINT研究
中国原创 | 急性心力衰竭住院患者入院时贫血与1年死亡风险的关系:HERO研究
中国原创 | 中国NSTEMI住院患者特征、治疗和预后的性别差异
干货 | 要点汇总:影响口服抗凝血剂的药物相互作用概览
干货 | 什么是适应性平台型临床试验?其在心血管病研究中可发挥什么作用?
干货 | 探秘心血管疾病进展中的潜在隐患——脂蛋白(a)
进展 | 长期运动模式与冠心病患者预后的关系
进展 | JACC重磅:ASCVD的一级预防,要关注Lp(a)水平和CAC积分吗?
进展 | 非缺血性扩张型心肌病患者射血分数的暂时性与持续性改善
进展 | 复发性缺血性卒中或TIA,复杂颈动脉斑块可能是“危险信号”
进展 | 电子警报能改善门诊心衰治疗现状吗?
进展 | 早期转甲状腺素蛋白淀粉样变心肌病的特征和自然病程
病例 | 左主干闭塞的心电图表现有哪些?
病例 | 孤立性右心室心肌梗死的心电图表现有哪些?
病例 | 症状性心动过缓需要暂停β受体阻滞剂吗?