此前就有新闻报道,很多人长期受到系统性红斑狼疮疾病的困扰,其中不乏一些知名人物,但许多人都表示第一次听说这个病,那么系统性红斑狼疮到底是什么病呢?
系统性红斑狼疮(Systemic Lupus Erythematosus,SLE),是以体内存在多种自身抗体、侵犯全身多脏器多系统为特征的一种自身免疫性疾病,其中以鼻梁和双颧颊部呈蝶形分布的红斑最具特征性。除皮肤外,还可出现心、脑、肾、肺、血液、神经等重要脏器受累,对全身多系统器官造成损伤。其确切病因目前还不清楚,可能是在遗传易感性、激素、感染、药物和环境多种诱因下导致的免疫系统紊乱进一步引起疾病的发生。正常情况下,我们身体的免疫系统可杀灭外来的致病微生物和身体内癌变的坏细胞。但是,当身体免疫系统紊乱时,就会变得敌我不分,转而攻击自身,出现各种各样的症状。

哪些人更容易患系统性红斑狼疮
全球每10万人里有40-100人患有系统性红斑狼疮,中国的患者人数超过100万。其中以20~40岁的育龄女性多见,成年男女患病比例约为1:9,但也有15-20%的SLE在儿童起病。在儿童患者中,本病发病平均年龄12-14岁,儿童男女比1:4.3。且与成年系统性红斑狼疮患者相比,儿童患者病情往往更重、进展更快,且很难在第一时间确诊。
系统性红斑狼疮如何判断
系统性红斑狼疮临床表现十分复杂,几乎全身各个系统均可出现受累表现,那么出现哪些症状需要警惕本病呢?
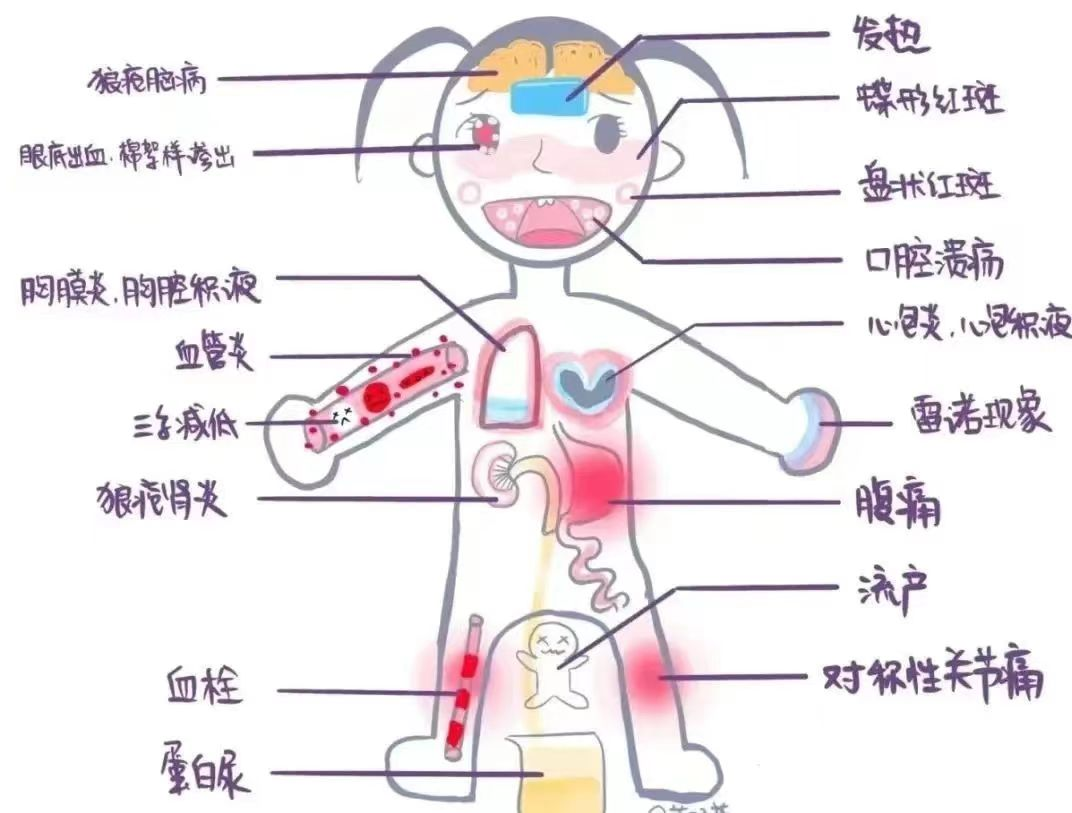
全身症状:反复发热、乏力、食欲不振、体重下降等。
皮肤粘膜:最典型的皮疹当属蝶形红斑,表现为颜面部不规则的水肿性红斑,常横跨鼻梁。另外,也包括其他皮肤粘膜损害,如光过敏、手足掌面和甲周红斑、盘状红斑、结节性红斑、反复口腔溃疡、非瘢痕性脱发、雷诺现象等。
肌肉骨骼:可能出现关节炎或关节痛、肌肉疼痛和肌炎等。
心脏症状:其中以心包炎多见,可能表现为胸痛,严重者可有大量心包积液。部分患者出现心肌炎,轻者仅有心电图异常,严重者出现心脏扩大和心力衰竭。
肾脏症状:狼疮肾脏损害多发生在肾外症状出现的同时或于起病2年内。狼疮性肾炎临床表现可为无症状性蛋白尿和/或血尿、肾炎综合征、肾病综合征,甚至急进性肾小球肾炎。临床可能出现尿量异常、血尿、泡沫尿、水肿及高血压等。
神经和精神症状:包括中枢神经系统的弥漫性脑功能障碍、局灶性脑功能障碍或周围神经损害,可能表现为剧烈头痛、意识障碍、记忆力减退、癫痫大发作等。
血液系统受累:较为常见,包括溶血性贫血、白细胞减少、淋巴细胞减少和血小板减少等。
肺部及胸膜受累:可能出现胸膜炎、急性狼疮肺炎、间质性肺炎,严重者出现急性肺出血和肺高压。
消化系统受累:部分患者可出现消化道受累,可表现为腹痛、腹泻、恶心、呕吐等。
内分泌系统受累:可出现甲状腺功能异常、糖代谢异常等。
眼部症状:可出现巩膜炎、虹膜炎、视网膜血管炎和出血等。
系统性红斑狼疮能治愈吗
系统性红斑狼疮是一种慢性病,容易呈现缓解-复发交替,因而需要长期用药,密切随诊。目前临床治疗以药物为主,严重患者也可辅以血浆置换或免疫吸附治疗。目前临床常用药物包括抗疟药物、糖皮质激素、免疫抑制剂、免疫球蛋白等。另外随着科学技术的发展,近几年生物制剂的联合应用,大大减少了激素的用量及维持时间,为狼疮患者带来了福音。
上个世纪50年代,系统性红斑狼疮患者的5年生存率仅为50-60%,在当时的条件下,系统性红斑狼疮是“凶残”的、死亡率较高的一种疾病。
如今,早诊断、早治疗的前提下,尽管本病尚且不能完全治愈,但它已经从一个死亡率较高的疾病发展成为一个可以控制的长期生存的疾病,大部分患者经过正规治疗后,存活期超过30年,也可像正常人一样生活。